Le psoriasis, cette maladie inflammatoire chronique de la peau, touche de plus en plus de personnes à travers le monde. Loin d’être une simple affection cutanée, elle se caractérise par des plaques rouges et squameuses qui peuvent apparaître sur n’importe quelle partie du corps. Si ses manifestations sont bien connues, les raisons de sa prévalence croissante interrogent la communauté médicale et scientifique. Derrière les chiffres se cache une réalité complexe, où se mêlent des facteurs génétiques, environnementaux et un mode de vie en pleine mutation, dessinant le portrait d’une pathologie emblématique de notre époque.
Comprendre le psoriasis : une maladie en expansion
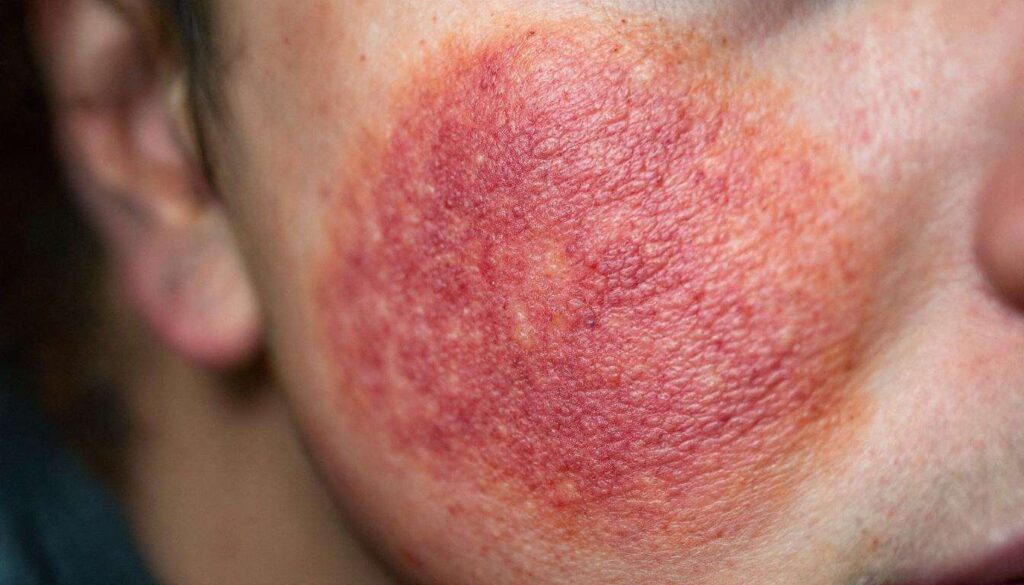
Le psoriasis est une maladie auto-immune qui accélère le cycle de vie des cellules de la peau. Ce dérèglement provoque une accumulation rapide de cellules à la surface de l’épiderme, formant des plaques épaisses, rouges et couvertes de squames blanchâtres. Bien qu’elle ne soit pas contagieuse, son caractère chronique et visible en fait une pathologie particulièrement difficile à vivre pour les millions de personnes atteintes.
Définition et manifestations cliniques
La forme la plus courante est le psoriasis en plaques, qui représente environ 80 % des cas. Ces lésions peuvent provoquer des démangeaisons, des brûlures et des douleurs. Les zones les plus souvent touchées sont les coudes, les genoux, le cuir chevelu et la région lombaire. D’autres formes existent, comme le psoriasis en gouttes, le psoriasis pustuleux ou encore le psoriasis inversé, qui affecte les plis de la peau. Dans près de 30 % des cas, les patients peuvent également développer un rhumatisme psoriasique, une forme d’arthrite inflammatoire qui affecte les articulations.
Une prévalence en hausse : les chiffres clés
L’Organisation Mondiale de la Santé estime que le psoriasis affecte au moins 100 millions de personnes dans le monde. Sa prévalence varie considérablement selon les régions, étant plus fréquente dans les pays occidentaux. Les données épidémiologiques récentes indiquent une tendance à la hausse, notamment dans les pays industrialisés. Cette augmentation soulève des questions sur les facteurs qui favorisent son développement.
| Région | Prévalence estimée de la population | Tendance observée |
|---|---|---|
| Europe du Nord | 2 % – 4 % | Stable à en légère hausse |
| Amérique du Nord | 2,5 % – 3,5 % | En hausse |
| Asie de l’Est | 0,5 % – 1 % | En hausse significative |
| Afrique subsaharienne | Moins de 0,5 % | Données limitées, hausse suspectée |
Cette progression n’est pas uniquement due à une meilleure détection de la maladie. Elle semble intrinsèquement liée à des changements profonds dans notre environnement et nos habitudes, ce qui nous amène à examiner de plus près les multiples éléments qui peuvent déclencher ou aggraver cette pathologie.
Les facteurs influençant l’apparition du psoriasis
Le psoriasis est une maladie multifactorielle. Son apparition résulte d’une interaction complexe entre une prédisposition génétique et divers facteurs déclenchants. Si l’on ne choisit pas ses gènes, la connaissance des éléments extérieurs qui influencent la maladie est essentielle pour mieux la gérer.
Le rôle du système immunitaire
Au cœur du mécanisme du psoriasis se trouve une réponse immunitaire anormale. Normalement, les lymphocytes T, un type de globule blanc, protègent le corps contre les infections. Chez les personnes atteintes de psoriasis, ces cellules sont activées de manière inappropriée et s’attaquent aux cellules saines de la peau. Elles déclenchent la libération de messagers chimiques, les cytokines, qui provoquent une inflammation et stimulent une production excessive de kératinocytes, les cellules de l’épiderme. Ce cycle inflammatoire s’auto-entretient, conduisant à la formation des plaques caractéristiques.
Les déclencheurs environnementaux identifiés
Plusieurs facteurs externes sont connus pour pouvoir provoquer une poussée de psoriasis chez une personne prédisposée ou aggraver une maladie existante. Il est crucial pour les patients de les identifier. Parmi les plus fréquents, on retrouve :
- Le stress psychologique : il est l’un des déclencheurs les plus souvent cités par les patients.
- Les infections : certaines infections, notamment les angines à streptocoques, peuvent déclencher un psoriasis en gouttes, surtout chez l’enfant.
- Les blessures cutanées : une coupure, une égratignure, une piqûre d’insecte ou même un coup de soleil peuvent provoquer l’apparition de lésions psoriasiques à cet endroit précis. C’est ce qu’on appelle le phénomène de Koebner.
- Certains médicaments : les bêtabloquants, le lithium ou certains traitements contre le paludisme sont connus pour aggraver le psoriasis.
- La consommation d’alcool et de tabac : ces deux facteurs sont fortement associés à un risque accru de développer la maladie et à une plus grande sévérité des symptômes.
La reconnaissance de ces déclencheurs souligne à quel point nos interactions quotidiennes avec notre environnement et nos choix de vie peuvent avoir un impact direct sur la maladie.
L’impact du mode de vie moderne sur le psoriasis
L’augmentation de la prévalence du psoriasis dans les sociétés industrialisées suggère un lien fort avec notre mode de vie contemporain. Le rythme effréné, l’alimentation transformée et l’exposition à de nouveaux facteurs environnementaux semblent créer un terreau fertile pour cette maladie inflammatoire.
Stress chronique et santé mentale
Le stress est devenu une composante quasi permanente de la vie moderne. Le lien entre le stress et le psoriasis est un véritable cercle vicieux : le stress peut déclencher une poussée, et l’apparition des lésions visibles est elle-même une source majeure de stress et d’anxiété. Des études ont montré que le cortisol, l’hormone du stress, peut perturber la fonction de barrière de la peau et moduler la réponse immunitaire, favorisant ainsi l’inflammation.
Alimentation, obésité et inflammation
Notre alimentation a radicalement changé au cours des dernières décennies. Une diète riche en aliments ultra-transformés, en sucres raffinés et en graisses saturées favorise un état d’inflammation chronique de bas grade dans l’organisme. Cette inflammation systémique peut exacerber les maladies auto-immunes comme le psoriasis. De plus, l’obésité, qui est en forte progression, est un facteur de risque indépendant pour le psoriasis. Le tissu adipeux produit des cytokines pro-inflammatoires qui contribuent directement à l’aggravation de la maladie.
Il est donc de plus en plus évident que nos choix de vie ne sont pas anodins et qu’ils interagissent avec des vulnérabilités plus profondes, souvent inscrites dans notre patrimoine génétique.
La génétique et le rôle des prédispositions familiales
Si l’environnement et le mode de vie jouent un rôle de détonateur, l’arme, elle, est souvent chargée par la génétique. Le psoriasis a une composante héréditaire indéniable, et la recherche a permis d’identifier plusieurs gènes qui rendent un individu plus susceptible de développer la maladie.
L’héritage génétique : un facteur de risque majeur
L’observation des familles a depuis longtemps montré que le psoriasis n’apparaît pas au hasard. On estime qu’environ 40 % des personnes atteintes ont un membre de leur famille également touché. Le risque de développer la maladie est significativement plus élevé si l’un des parents est atteint, et encore plus si les deux le sont. Cette transmission familiale met en lumière le rôle crucial des gènes dans la susceptibilité à la maladie.
Les gènes de susceptibilité au psoriasis
Les scientifiques ont identifié plusieurs régions sur nos chromosomes associées au psoriasis, nommées PSORS (pour Psoriasis Susceptibility). La plus importante est PSORS1, située sur le chromosome 6, qui contient des gènes impliqués dans la régulation du système immunitaire. Cependant, posséder ces gènes de prédisposition ne signifie pas que l’on développera obligatoirement la maladie. Ils augmentent simplement la vulnérabilité. C’est l’interaction avec les facteurs environnementaux qui déclenchera ou non le processus pathologique, une complexité qui se reflète également dans la diversité des approches thérapeutiques.
Les avancées médicales dans le traitement du psoriasis
Face à cette maladie complexe, la médecine a fait des progrès considérables. L’arsenal thérapeutique s’est considérablement enrichi, offrant aujourd’hui des solutions adaptées à la sévérité de la maladie et au profil de chaque patient, avec pour objectif de contrôler les symptômes et d’améliorer la qualité de vie.
Les traitements topiques et la photothérapie
Pour les formes légères à modérées, les traitements locaux restent la première ligne d’intervention. Il s’agit principalement de crèmes ou de pommades à base de corticoïdes ou de dérivés de la vitamine D. La photothérapie, qui consiste à exposer la peau à des rayons ultraviolets (UVA ou UVB) de manière contrôlée, est également très efficace pour traiter des surfaces plus étendues. Elle agit en ralentissant la croissance des cellules cutanées et en réduisant l’inflammation.
Les traitements systémiques et les biothérapies
Lorsque le psoriasis est plus sévère ou résistant aux traitements locaux, des médicaments agissant sur l’ensemble de l’organisme sont nécessaires. Les traitements systémiques traditionnels (méthotrexate, ciclosporine) modulent ou suppriment la réponse immunitaire de façon globale. Plus récemment, l’arrivée des biothérapies a révolutionné la prise en charge. Ces médicaments, issus de la biotechnologie, ciblent très spécifiquement certaines molécules de l’inflammation (comme le TNF-alpha ou les interleukines). Ils offrent une efficacité remarquable avec souvent moins d’effets secondaires que les traitements plus anciens.
Ces progrès thérapeutiques sont essentiels, mais ils ne traitent qu’une partie du problème. La dimension psychologique et sociale de la maladie reste un défi majeur pour les patients.
Faire face aux stigmates : sensibilisation et acceptation sociale
Le psoriasis n’est pas qu’une affaire de peau. Son caractère visible en fait une maladie socialement stigmatisante, avec un impact profond sur la santé mentale et le bien-être des personnes qui en souffrent. La lutte contre les préjugés est aussi importante que la recherche de nouveaux traitements.
Le poids psychologique de la maladie
Vivre avec le psoriasis peut entraîner une détresse psychologique considérable. Le regard des autres, la peur du jugement et les idées fausses sur la maladie (notamment la croyance erronée qu’elle est contagieuse) peuvent conduire à l’isolement social, à l’anxiété et à la dépression. L’impact sur l’estime de soi est souvent dévastateur, affectant les relations personnelles et la vie professionnelle. La prise en charge de cette souffrance psychologique est une partie intégrante du traitement.
Combattre les idées reçues
L’éducation du grand public est fondamentale pour changer les mentalités. Il est impératif de marteler des messages clairs : le psoriasis n’est pas contagieux. Il ne résulte pas d’un manque d’hygiène. C’est une maladie auto-immune complexe qui nécessite de la compréhension et de l’empathie, et non de la méfiance. Les campagnes de sensibilisation et le témoignage des patients jouent un rôle crucial pour déconstruire les stéréotypes et favoriser une meilleure intégration sociale.
Le psoriasis est bien plus qu’une maladie de peau ; il est le reflet d’une interaction complexe entre notre héritage génétique, notre système immunitaire et les pressions de la vie moderne. Sa prévalence croissante nous interpelle sur nos modes de vie et notre environnement. Si les avancées médicales, notamment les biothérapies, offrent un espoir sans précédent pour contrôler les symptômes, la bataille se joue aussi sur le front de l’acceptation sociale. Améliorer la qualité de vie des patients passe inévitablement par une meilleure connaissance de la maladie et par la lutte contre la stigmatisation qui l’accompagne encore trop souvent.